概要
乳癌を中心に、乳房疾患全般の診療を行います。
一口に乳癌といっても、病気の程度・患者さんの事情は様々です。当院では詳しい治療前検査を行い、それに応じた最適な治療を提供できるようにしています。そして、十分な説明を行い、患者さんが納得された後に治療を開始します。
National Clinical Database(NCD)の手術・治療情報データベース事業への参加について
診療内容
初診時には、マンモグラフィ・超音波検査・針生検まで行い、素早く診断をつけます。
乳癌の手術では、乳房温存手術の場合に術中迅速病理診断を行うことで再手術を減らす努力をしています。また、手術創を目立ちにくい場所に置き、自家組織による乳房形成を行うことで、整容性の確保にも配慮しています。センチネルリンパ節(見張りリンパ節)生検は、最も精度の高いラジオアイソトープ・色素併用法を行っています。
一方、乳癌治療は手術だけでなく、多くの場合、再発予防を目的とした薬物療法(抗癌剤・ホルモン療法など)が必要です。また、再発された場合の治療は長期間に及び様々な問題・悩み事が生じます。
- 1.乳房の手術法
-
乳癌の手術法には大きく分けて、乳房切除術と乳房温存手術(部分切除)があります。
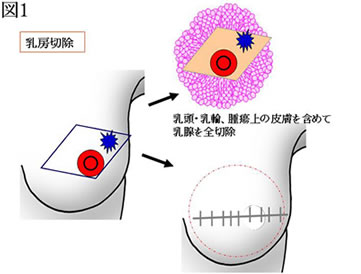 乳房切除では、図1のごとく、乳頭・乳輪を含めて乳腺を全部切除します。
乳房切除では、図1のごとく、乳頭・乳輪を含めて乳腺を全部切除します。
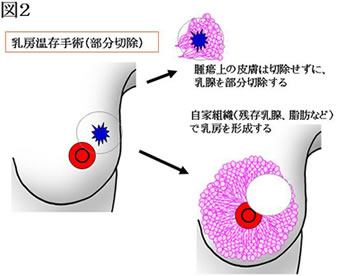 一方、乳房温存手術とは図2のように、癌部から、周囲に安全な距離を確保して、乳腺を部分切除するものです。
一方、乳房温存手術とは図2のように、癌部から、周囲に安全な距離を確保して、乳腺を部分切除するものです。
 ただし、温存手術を行うには、一定の基準があり、図3のような適応基準が公開されています。
ただし、温存手術を行うには、一定の基準があり、図3のような適応基準が公開されています。
 適応基準に従えば、乳癌の遠隔臓器での再発率や生存率は、乳房切除術と乳房温存手術では同じであるとされており、ガイドラインでも強く推奨されています。
適応基準に従えば、乳癌の遠隔臓器での再発率や生存率は、乳房切除術と乳房温存手術では同じであるとされており、ガイドラインでも強く推奨されています。
ただし、乳房温存手術といっても、部分切除を行いますから、多かれ少なかれ手術後の乳房にはキズや変形が残ります。
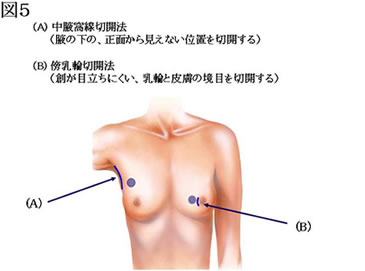
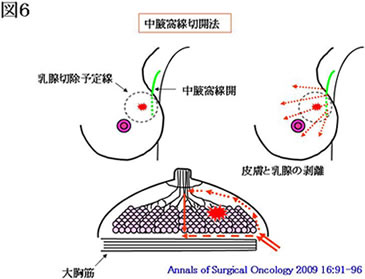
当施設では、手術のキズを少しでも目立たなくする工夫として、腫瘍の直上の皮膚を切除せず、中腋窩線切開(腋の下に切開を置き、正面から見えないようにする)や傍乳輪切開(創が目立ちにくい、乳輪と皮膚の境目を切開する)を行っています(図5~7)。
さらに、残存乳腺や脂肪組織を縫合・形成し、変形を少なくする工夫をしています。全ての患者さんに適応できるわけではありませんが、乳房の整容性にも配慮した手術を行っています。また、乳房切除を行わざるを得ない患者さんでも、人工物(組織拡張器)などを用いた乳房再建についてのご相談にも応じます。
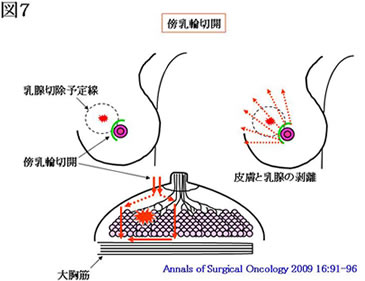
- 2.術中迅速病理診断
-
乳房温存術(部分切除)では、癌の周囲に安全域を取り、癌が切除断端に残らないように注意します。しかし、思いのほか癌の拡がりが大きく、癌を取り残す可能性があります。この場合、追加切除(再手術)が必要となることがあります。
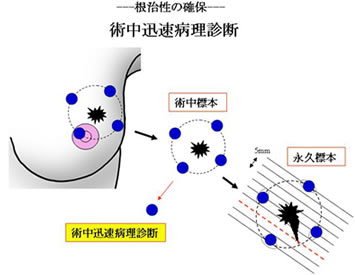
一度の手術での根治性を高めるために、術中迅速病理診断を行っています(図)。具体的には、乳房部分切除標本(図の●部分)を、手術中に病理診断を行うことで、癌の有無を診断します。もし、この部分に癌が見られれば手術中に乳腺を追加切除します。
ただし、切除標本の最終的な断端病理診断は5mm厚にスライスした永久標本で行います。従って、術中に断端に癌がないと診断された場合でも、永久標本で断端に癌の遺残の可能性がある場合もあります。また、ガイドラインでは「乳房温存手術において、術中病理組織診断による断端検索は有用である可能性がある」とされていますが、強くは推奨されていません。
しかし、当施設では術中迅速病理診断を行うことで、再手術を少しでも減らす工夫をしています。これは、外科医・病理医・検査技師の協力が不可欠で、このチームが確立された施設でないと不可能な検査です。
- 3.センチネルリンパ節生検
-
乳癌手術での腋窩リンパ節郭清の目的
乳癌は腋の下のリンパ節(腋窩リンパ節)に転移をすることがあり、抗癌剤治療を行うかどうかを決めたり再発を防ぐ目的で、15個から20個のリンパ節を摘出(腋窩リンパ節郭清)することが標準的な治療とされてきました。しかし、実際にリンパ節転移があるのは4割ほどで、残りの6割の患者さんは転移が無いのに腋窩リンパ節郭清を受けていたのが現状でした。そして、腋窩リンパ節郭清を行うと、腕の浮腫(むくみ)・知覚障害(しびれ)・肩関節の可動域制限などの後遺症が残ることがあります。
センチネル(見張り番)リンパ節生検とは
一方、リンパ節転移の無い場合、予防的に腋窩リンパ節郭清を行っても治療成績は向上しないことがわかっています。そこで、リンパ節転移の有無を正確に診断する手段としてセンチネルリンパ節生検が行われるようになりました。
センチネルリンパ節とは、乳癌が最初に転移を起こすリンパ節とされていて、そこに転移がなければそれ以外のリンパ節にも転移は無いものと判断します。 その場合、腋窩リンパ節郭清を省略することで、手術の後遺症の発生を予防し、手術後のQOL(生活の質)を高めることが出来ます。ただし、センチネルリンパ節に転移がある時や、センチネルリンパ節を見つけることができなかった場合は腋窩リンパ節郭清を行います。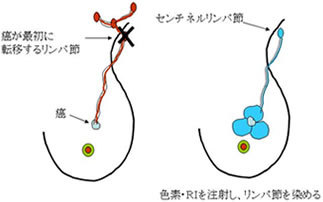
センチネルリンパ節生検の方法
センチネルリンパ節を見つける方法には、色素法とラジオアイソトープ(放射性同位元素)法の2種類があります。色素またはラジオアイソトープを、乳癌の近くや乳房のリンパ組織の豊富な部分に注射し、それらが最初に流れ着くリンパ節を、脇の下の2~3cmの小さな切開創から摘出します。通常、1~2個のリンパ節がみつかります。摘出されたリンパ節を顕微鏡で詳しく検査し、転移の有無を診断します。これには、外科医だけではなく、放射線科医・病理医・放射線技師・臨床検査技師などのチーム医療が不可欠です。
センチネルリンパ節生検の成績
センチネルリンパ節生検で転移が無いと診断され、腋窩リンパ節郭清を行わなかった場合、後遺症の発生頻度は減少しQOLの向上につながるとされています。ただし、約1%弱の患者さんで腋窩リンパ節再発が生じますが、通常の腋窩リンパ節郭清を行った場合とほぼ同じ頻度であるとされています。
センチネルリンパ節生検の問題点
欧米では1990年代後半から導入され、現在では標準的な手術方法となっています。我が国でも2000年代はじめから導入され、かなり普及してきていますが、保険診療として認められていませんでした。これに対し、日本乳癌学会が臨床試験を行い、全国から約1万例の患者さんのデータが集められ、センチネルリンパ節生検の安全性についての報告がまとめられ、2010年4月に認可されました。
ただし、色素法とラジオアイソトープ法を同時に行う併用法によるセンチネルリンパ節生検が最も正確であるとされていますが、我が国ではラジオアイソトープについての規制があり、広く一般的には行われてはおらず、色素法のみで行われていることが多いのが現状で、その成績は術者の経験症例数にも依存するとされています。また、顕微鏡での検査法も各施設によってまちまちで、標準的な方法は確立されているとはいえません。綾部市立病院では…
センチネルリンパ節生検の方法として最も正確である併用法を行っています。この手技は外来での局所麻酔で行い、日帰りでの検査が可能です。ただし、詳しい転移診断を行うために、診断を手術中には行いませんので、結果が出るのに約1週間かかります。
他施設の患者さんでも綾部市立病院でセンチネルリンパ節生検のみを行うことも可能です。まとめ
センチネルリンパ節生検はリンパ節転移の有無を正確に診断し、不必要な腋窩リンパ節郭清を省略できる患者さんを選び出すことが目的です。今後、さらに普及することが予想されます。ただし、その施設の方法や成績などについて担当医から十分説明を受けられることをお勧めします。
診療日
| 火曜日 | 通常の受付(7:30~11:30) |
|---|---|
| 木曜日 | 午後 完全予約制 |
変更になる場合があります.担当医表・休診・代診情報をご確認ください.
スタッフ紹介
| 氏名(卒年) | 専門分野 | 資格 |
|---|---|---|
| 診療部長 藤原 郁也 (S63年) |
外科 |
|
